Melanoma de couro cabeludo responde por 5 a 7 % de todos os melanomas, seu comportamento é mais agressivo que melanomas de outras partes da pele, com maior chance de espalhar pelo corpo, dar metástases, e maior chance de óbito.
Melanoma de couro cabeludo é mais comum após os 65 anos, sendo muito mais frequente em homens que mulheres. Isso provavelmente se deve a maior incidência de calvície em homens. Os cabelos reduzem a exposição aos raios ultravioletas em até 81%. Nas áreas carecas esta proteção deixa de existir e o dano da radiação solar é mais intenso, aumentando o risco de surgimento de melanoma.
Quais os sintomas de câncer de pele no couro cabeludo?
São basicamente os mesmos que encontramos em melanomas de outras partes da pele: a regra do ABCDE
- A de Assimetria: Divide-se a lesão suspeita em 2 metades, quando as metades não são simétricas, a lesão é suspeita.
- B de Bordas: Os melanomas apresentam bordas irregulares, com final abrupto da pigmentação.
- C de Cores: Os melanomas normalmente exibem cores escuras e/ou a presença de várias cores em uma mesma lesão (preto, marrom claro, marrom escuro, cinza-azulado, vermelho e branco). No caso específico de couro cabeludo, existe uma maior proporção de melanomas amelanóticos, ou seja, sem cor escura. Estes melanomas tendem a apresentar uma coloração mais avermelhada ou rosada.
- D de Diâmetro: Pintas ou sinais maiores que 6 milímetros são suspeitos, nem toda lesão com este tamanho é um melanoma, mas toda pinta maior que 6 milímetros deve ser examinada ao menos uma vez por um dermatologista. Lembrando que existem melanomas de diâmetro menor e quanto mais precoce o diagnóstico melhor.
- E de Evolução: Toda pinta que estiver mudando ou crescendo é suspeita. Pode ser uma mudança de cor, formato, relevo ou ainda mudança nos sintomas, uma pinta que não sangrava e passou a sangrar.
Como é feito o diagnóstico de melanoma do couro cabeludo?
O médico dermatologista vai examinar todo o couro cabeludo. Caso existam lesões de risco o médico pode usar a dermatoscopia para identificar quais são realmente lesões suspeitas. Frente a uma lesão suspeita o médico dermatologista irá realizar uma biópsia, preferencialmente removendo toda a lesão suspeita e enviando para análise. O resultado do exame anatomopatológico é a confirmação do diagnóstico.

Tipos de melanoma em couro cabeludo
No couro cabeludo podemos dividir os melanomas em 2 tipos, causados por exposição solar crônica e causados por exposição solar intermitente e intensa.
Os lentigo maligna melanoma são causados por exposição solar crônica sendo mais comuns em homens mais velhos, surgindo principalmente nas áreas de calvície. Um outro tipo de melanoma que aparece nas áreas de exposição solar crônica de couro cabeludo é o melanoma desmoplásico, um tipo mais raro e de difícil diagnóstico. Diferente de outros melanomas, o melanoma desmoplásico não da mancha na pele, em geral é um caroço, um nódulo, uma lesão subcutânea, que acaba por atrasar seu diagnóstico.
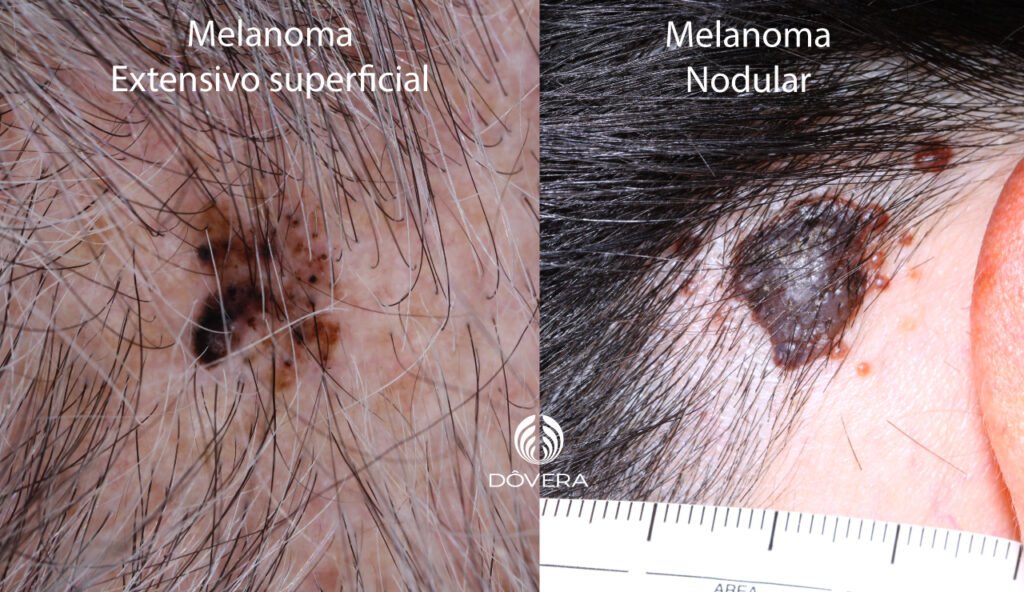
O melanoma extensivo superficial é o tipo de melanoma do couro cabeludo causado por exposição solar intermitente e intensa. Surge nas áreas onde os cabelos ainda estão presentes e acomete indivíduos mais jovens.
Por fim, o melanoma nodular pode surgir tanto em áreas de sol crônico como em áreas de sol intermitente e intenso. Este tipo de melanoma tem comportamento muito agressivo e crescimento rápido, com alta chance de metastizar. Melanomas nodulares são mais comuns no couro cabeludo quando comparados a outras regiões da pele.
Qual o tratamento do melanoma de couro cabeludo?
O tratamento do melanoma de couro cabeludo é exatamente igual ao tratamento de melanoma em outras partes da pele. Toda a conduta médica dependerá do Índice de Breslow, da espessura do tumor. O tratamento inicial do tumor é sempre cirúrgico, removendo o tumor e uma margem adicional de pele como segurança. A margem de segurança adequada depende do índice de Breslow do tumor. A ampliação de margens deve ser realizada em até no máximo 6 meses após a biópsia inicial. Caso exista indicação de linfonodo sentinela, a ampliação de margens é realizada no mesmo dia da pesquisa de linfonodo sentinela.
| Espessura do Melanoma | Margens de segurança |
| Melanoma in situ | Margem de 0,5 cm a 1,0 cm |
| Breslow entre 0,01mm a 1,00 mm | Margem de 1,0 cm |
| Breslow entre 1,01mm a 2,00 mm | Margem de 1,0 a 2,0 cm |
| Breslow entre 2,01mm a 4,00 mm | Margem de 2,0 cm |
| Breslow acima de 4 mm | Margem de 2,0 cm |
A indicação de pesquisa do linfonodo sentinela também é igual à de melanomas em qualquer local da pele. A pesquisa está indicada em Melanomas com espessura acima de 1mm, ou com melanomas de espessura entre 0,8 a 1,0mm que apresentem ulceração ou alto índice mitótico. No couro cabeludo a pesquisa de linfonodo sentinela é um pouco mais trabalhosa, visto que a drenagem linfática do couro cabeludo é mais complexa que em outros locais do corpo. Por isso a indicação de linfonodo sentinela deve ser bem discutida com o médico que acompanha o caso.
Se o melanoma de couro cabeludo já espalhou para linfonodos ou apresenta metástases a distância, seu tratamento será com medicações sistêmicas. Atualmente existem medicações com excelentes respostas, muito diferente do que acontecia no passado.
Recentemente o uso de Cirurgia micrográfica de Mohs para melanoma de couro cabeludo tem ganhado popularidade. Existem diversos artigos científicos mostrando que a cirurgia de Mohs tem maiores taxas de cura, especialmente em melanomas de cabeça e pescoço. Existem alguns artigos mostrando até melhora de sobrevida global com uso de cirurgia de Mohs. Especificamente no caso de melanomas de couro cabeludo seu uso é justificado pelo comportamento mais agressivo destes tumores, mas também pela possibilidade de um menor defeito cirúrgico. A reconstrução de defeitos cirúrgicos no couro cabeludo pode ser desafiadora e a possibilidade de realizar uma cirurgia menor, mas com mais altas taxas de cura é extremamente vantajoso.
Por que o melanoma de couro cabeludo é mais agressivo?
Existem algumas explicações que justifiquem esse comportamento mais agressivo dos melanomas de couro cabeludo. Nesta região pela presença de cabelos o tumor pode ficar escondido, não ser percebido precocemente. Com isso, o diagnóstico é mais tardio, com um tumor mais avançado, com índice de Breslow mais alto e, portanto, com maior chance de metástases. Outra explicação é a anatomia do couro cabeludo, com grande presença de vasos sanguíneos e vasos linfáticos que facilitariam as metástases. E por fim, nesta região o subtipo nodular do melanoma é mais comum que em outras regiões do corpo. Este subtipo de melanoma costuma ter comportamento mais agressivo, com crescimento mais rápido.
Perguntas frequentes
Uma pinta no couro cabeludo pode se transformar em um melanoma?
Pode, não é uma ocorrência frequente, mas é possível. Sabemos que 30% dos melanomas estão associados a pintas prévias. Toda pinta que apresentar sinais de mudança como crescimento, mudança de cor, mudança de formato ou ainda sintomas como coceira ou sangramento deve ser avaliada por um dermatologista.
Quanto tempo leva para um melanoma de couro cabeludo se espalhar pelo corpo, dar metástases?
Essa é uma resposta que não temos. Sabemos que os melanomas nodulares, por crescerem mais rapidamente e serem mais agressivos costumam se espalhar com mais facilidade e rapidez. Já o melanoma extensivo superficial e o Lentigo maligno melanoma tendem a ser mais lentos. De qualquer forma não temos uma estimativa precisa de tempo, por isso é fundamental procurar o atendimento médico com rapidez sempre que tiver uma lesão suspeita.
Em que parte do couro cabeludo é mais frequente o surgimento do melanoma?
O melanoma pode surgir em qualquer parte do couro cabeludo, mas é mais frequente nas áreas sujeitas à calvície, nas áreas sem cabelo. O cabelo protege dos efeitos da radiação ultravioleta, quando existe calvície esta proteção deixa de existir.
Referências bibliográficas
- Dika E, Patrizi A, Veronesi G, Manuelpillai N, Lambertini M. Malignant cutaneous tumours of the scalp: always remember to examine the head. J Eur Acad Dermatol Venereol. 2020 Oct;34(10):2208-2215.
- Licata G, Scharf C, Ronchi A et al. Diagnosis and Management of Melanoma of the Scalp: A Review of the Literature. Clin Cosmet Investig Dermatol. 2021 Oct 7;14:1435-1447.
- Saaiq M, Zalaudek I, Rao B, Lee Y et al. A brief synopsis on scalp melanoma. Dermatol Ther. 2020 Jul;33(4):e13795.
- Scampa M, Mégevand V, Viscardi JA, Giordano S, Kalbermatten DF, Oranges CM. Melanoma of the Scalp and Neck: A Population-Based Analysis of Survival and Treatment Patterns. Cancers (Basel). 2022 Dec 8;14(24):6052.
- Jacobsen ES, Soleymani T. Mohs Micrographic Surgery for the Treatment of Cutaneous Melanomas of the Head and Neck. Oral Maxillofac Surg Clin North Am. 2022 May;34(2):263-271.