A biópsia do linfonodo sentinela é uma técnica que ajuda a identificar possíveis metástases para gânglios (linfonodos) em casos de melanoma. A técnica se baseia no conceito do linfonodo sentinela como sendo o primeiro linfonodo para o qual o melanoma pode metastizar, desta forma, identificamos este linfonodo e removemos para pesquisar possíveis metástases de melanoma.
Quais as indicações do Linfonodo Sentinela
Esta técnica está indicada para os pacientes com melanoma maligno, sem evidência clínica de metástases quem tenham risco de metástase linfonodal. É sabido que melanomas com índice de Breslow maior que 1,0 mm tem um risco superior a 10% de ter uma metástase para o linfonodos, estando indicada a pesquisa do linfonodo sentinela nestes casos. Índice de Breslow entre 0,8mm e 1,0 mm apresentando ulceração, alto índice mitótico (especialmente em pacientes jovens ou invasão linfovascular tem um risco entre 5 e 10% e também podem se beneficiar da técnica, mas pelo risco ser menor, é importante que o médico e o paciente discutam riscos e benefícios. A técnica também está indicada para alguns outros tumores agressivos como por exemplo carcinoma de Merkel.
Como é feita a biópsia de linfonodo sentinela?
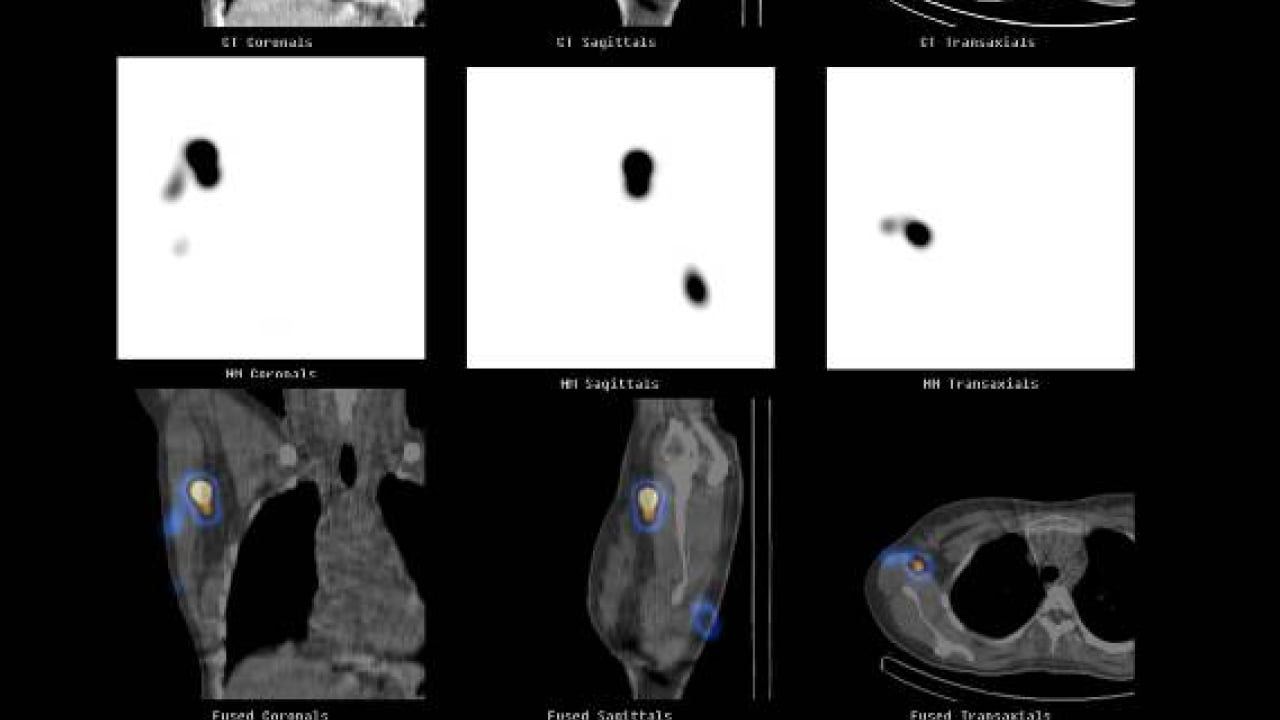
Para que seja possível identificar qual é o linfonodo responsável pela área de pele onde está (ou estava) o Melanoma a região recebe a injeção de partículas radioativas (radiofármacos), o mais utilizado é o tecnécio (99mTc), que resulta em doses muito baixas de radiação para os pacientes. Após a injeção faz-se um exame de cintilografia, que identifica para qual linfonodo o radiofármaco migrou, definindo este linfonodo como o responsável por aquele segmento de pele. Para melhorar a identificação do linfonodo sentinela também é utilizado um corante vital, o azul patente. Esta parte do exame é feita já no centro cirúrgico. O corante é injetado ao redor do melanoma ou da cicatriz da biópsia.
Além do corante, associa-se a detecção da radiação durante a cirurgia. Durante o ato cirúrgico se utiliza um detector portátil de radiação (um tipo de contador Geiger). Através das leituras das escalas numéricas e orientação sonora, o cirurgião é guiado até a posição dos linfonodos. A associação da detecção de radiação intraoperatória com a coloração por azul patente (linfonodo azulado e com contagem de radiação) aumenta as chances de encontro do linfonodo sentinela.
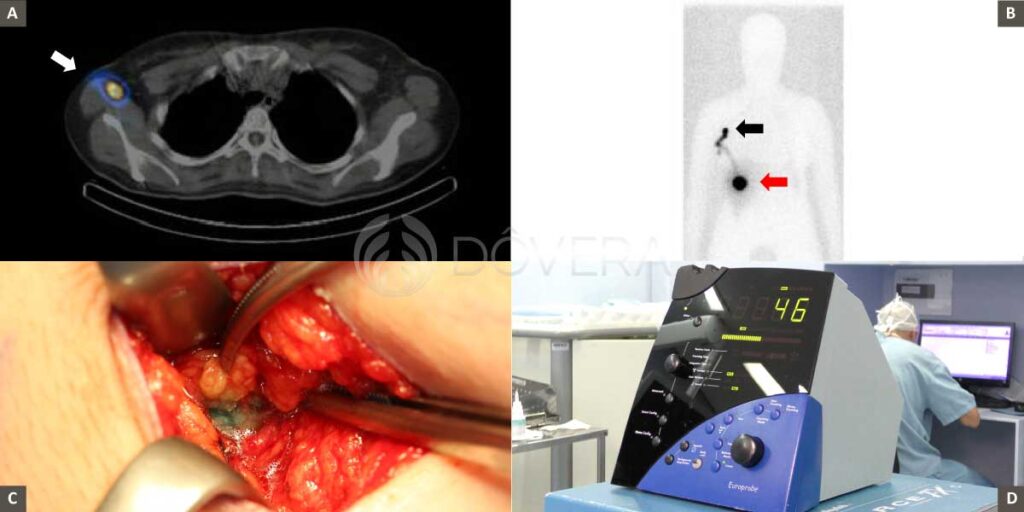
A- Exame de Spect-CT mostrando a identificação do linfonodo sentinela (seta branca). B- Exame de cintilografia mostrando o local da injeção em uma cicatriz de melanoma no dorso (seta vermelha) e a migração para um linfonodo axila (seta negra). C- Linfonodo identificado pelo corante azul patente. D- Probe, aparelho que mede a radiação sendo usado durante a cirurgia para identificar o linfonodo sentinela.
Após retirado o linfonodo sentinela é enviado para o exame histopatológico convencional associado ao estudo imunohistoquímico em busca de micrometástases presentes neste linfonodo. A imunohistoquímica aumenta em cerca de 10 vezes a sensibilidade para detecção de micrometástases para o melanoma.
Qual a importância do linfonodo sentinela?
A biópsia de linfonodo sentinela seleciona adequadamente quais pacientes são candidatos apropriados para linfadenectomia completa (aqueles com doença confirmada no linfonodo sentinela), quais pacientes se beneficiam de tratamento adjuvante (imunoterapia ou terapia alvo) e quais pacientes serão apenas seguidos clinicamente.
A cirurgia de linfadenectomia é um procedimento de grande porte que pode causar transtornos desagradáveis como edema crônico dos membros para o resto da vida. O linfonodo sentinela ajuda a identificar quem de fato se beneficia deste procedimento. Linfonodo sentinela é importante para ajudar no controle da doença, especialmente na sobrevida livre de doença. Contudo, até o presente momento linfonodo sentinela não parece impactar na sobrevida geral dos pacientes. Por isso, é fundamental discutir sua realização com um médico especialista.
Referências bibliográficas
- NCCN Clinical practice guidelines in oncology (NCCN Guidelines®) Cutaneous Melanoma. Version 2.2019 – march 12, 2019.
- Falk Delgado A, Zommorodi S, Falk Delgado A. Sentinel Lymph Node Biopsy and Complete Lymph Node Dissection for Melanoma. Curr Oncol Rep. 2019 Apr 26;21(6):54.
- Bartlett EK. Current management of regional lymph nodes in patients with melanoma. J Surg Oncol. 2019 Jan;119(2):200-207